[연구동향]
Identification of FES as a Novel Radiosensitizing Target in Human Cancers
Clin Cancer Res. 2019
김학재 교수(방사선종양학교실) 김병혁 교수(보라매병원 방사선종양학과)
현재 방사선치료는 암치료의 중요한 부분을 차지하고 있으며, 방사선치료의 대상이 되는 환자들은 지속적으로 늘어나고 있는 추세다. 방사선치료와 관련된 연구 중 하나로 방사선치료의 효과를 향상시키기 위한 방사선감작제 개발은 오랜 시간 동안 여러 연구자들에 의해 진행되어 왔으나, 여전히 임상적으로 유용한 방사선감작제는 거의 없는 실정이다. 동시항암방사선치료를 시행할 때 사용되는 기존 항암제는 방사선감작제로서 어느 정도의 역할이 있으나, 정상세포에 독성이 없는 엄밀한 의미의 이상적인 방사선감작제는 아니어서, 새로운 방사선감작제 개발을 위한 연구가 지속적으로 요구된다고 할 수 있겠다.
이에 본 연구는 새로운 방식이라고 할 수 있는 RNA간섭을 이용한 스크리닝 플랫폼을 사용하여 방사선감작을 위한 표적을 발굴하고자 하였고, 기존에 알려지지 않았던 FES 유전자의 방사선감작 표적으로서의 가능성을 확인함과 동시에 (그림 1) 방사선감작의 연관 기전을 제시함으로써 (그림 2), 추후 해당 표적에 대한 약물 개발 등 임상 적용을 위한 추가 연구의 기반을 마련했다고 볼 수 있다.
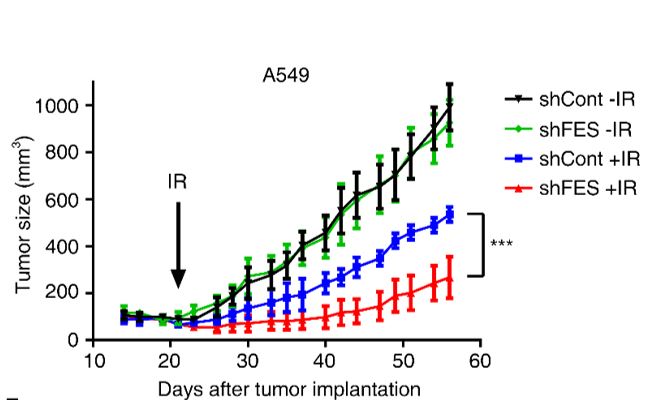
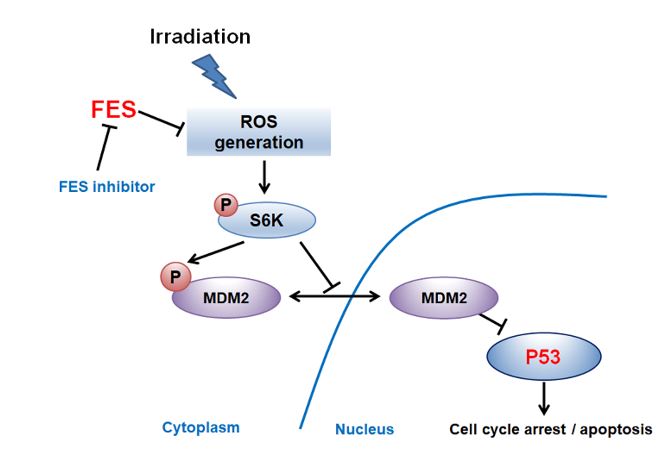
논문링크
https://clincancerres.aacrjournals.org/content/early/2019/10/01/1078-0432.CCR-19-0610
Changes in exercise frequency and cardiovascular outcomes in older adults
Eur Heart Journal. 2019
박상민 교수 (가정의학교실/의과학과)
미국 보건복지부 (United States Department of Health and Human Services)는 2018년 <미국인을 위한 신체활동 가이드라인 (Physical Activity Guidelines for Americans)> 제 2판을 발표했다. 해당 신체활동 지침은 2008년 이후 10년만에 개정안이 발표된 사항이며 건강증진을 위한 적절한 신체활동 실천의 중요성을 관련 연구들을 근거로 강조하고 있다.
고령인구집단은 나이가 들면서 점진적 신체 쇠약 등의 이유로 신체활동 실천 비율이 상당히 낮으며 실제 규칙적 운동을 시도했다가 포기하는 경우들이 대부분이며 특히 신체장애 또는 만성질환자의 경우 신체활동 실천이 정상인에 비해 어렵다. 심혈관계질환은 운동 또는 다른 생활습관 개선을 통해 예방을 할 수 있다는 국내외 연구들이 있었지만 고령층에서 신체활동 빈도 변화에 따른 심혈관계질환 위험도에 대한 근거가 부족하였다. 해외 연구 사례에서는 대상자의 신체활동 변화를 평가하지 않았거나 신체활동 빈도 변화에 대한 정의가 명확하지 않았다.
서울의대 가정의학교실/Health system data science lab의 박상민 교수 연구팀(제일저자 김규웅 학생)은 국민건강보험공단 빅데이터를 활용하여 2009년부터 2012년까지 60세 이상 111만 9,925명의 고령인구를 대상으로 국가건강검진 설문조사에서 수집된 신체활동과 의료이용 데이터를 기반으로 신체활동 빈도 변화와 심혈관계질환(뇌졸중 및 심근경색) 발생 연관성을 연구하였다. 그 결과 중증도 또는 고강도 신체활동 빈도 증가를 통해 심혈관계질환 발생 위험도를 최대 11%까지 감소할 수 있다는 결과를 확인하였다. 반대로 중증도 또는 고강도 신체활동을 실천하다가 빈도가 감소하거나 실천하지 않게 되면 심혈관계질환 발생 위험도가 최대 27%까지 증가한다는 결과를 도출하였다(그림). 또한, 연구진은 고혈압, 고지혈증, 제2형 당뇨병 등 만성질환과 신체장애가 있는 대상자에서도 동일한 연관성이 유지되었다는 사실을 확인했다.
본 연구진이 도출한 연구결과들은 향후 고령인구 집단에서 심혈관계질환 예방을 위한 국내 가이드라인의 근거자료 수집에 기여할 수 있을 것이며 임상현장에서도 심혈관계질환 고위험군에서 질병 예방을 위한 신체활동 실천을 권장하는 실제임상근거 (real world evidence)로 활용이 가능할 것으로 기대된다. 앞으로 설문 형태가 아닌 스마트 워치 등 착용기기 (wearable device)에서 직접 수집된 개인의 신체활동 자료와 보건의료 빅데이터의 연계 및 활용 방안이 더욱 확대될 것으로 기대된다.
<그림. 고령인구 (60세 이상) 집단에서 중증도 또는 고강도 신체활동 빈도 변화와 심혈관계질환 위험도 연관성>
논문링크
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehz768/5613737
The relationship between grey matter volume and striatal dopamine function in psychosis: a multimodal 18F-DOPA PET and voxel-based morphometry study
Mol Psychiatry. 2019
환청 등의 지각 장애, 망상 등의 사고 장애를 주 증상으로 나타내는 조현병은 1950년대 이전까지 신내림에 의한 증상 또는 악귀에 의한 저주 등 종교적인 측면에서 이해하려고 해오던 질환이었다. 그러나 항정신병약물의 개발로 치료가 가능해지면서 조현병에 대해 과학적이고 의학적인 측면에서 이해하고자 하는 노력이 이어져왔다. 많은 연구를 통해 다양한 뇌 이상이 조현병에서 보고되었고 특히 전두엽 위축 소견과 선조체에서의 도파민 시스템 과활성이 일관된 소견으로 관찰되었다. 이러한 전두엽 위축 소견은 조현병이 퇴행성 질환의 하나임을 지지해주는 연구 결과로, 선조체에서의 도파민 과활성은 항정신병약물의 작용 기전을 이해하는 연구 결과로 받아들여지고 있었다. 한편, 조현병의 병태 생리 연구에 있어 전두엽의 위축과 도파민 과활성의 상관관계에 대해 많은 가설이 제시되어 왔으나 그러한 상관관계와 그 의미에 대한 연구는 연구 방법 등의 한계로 인해 진행되지 못한 상태였다.
서울대학교 의과대학 정신과학교실 김의태 교수 연구팀은 전두엽의 위축과 도파민 과활성 간에 음의 상관관계가 있음을 밝혀(그림) 전두엽 위축이 심한 환자일수록 도파민 시스템의 조절이 더욱 어려움을 보고하였다. 나아가 이러한 상관관계는 항정신병약물에 치료 반응이 좋은 조현병 환자에서만 관찰되고 치료 반응이 나쁜 치료 저항성 조현병 환자에서는 그러한 관계에 없음을 밝혀 항정신병약물 치료 반응성에 따라 조현병을 유발하는 원인이 다름을 추가로 보고하였다. 이는 조현병에 대한 원인론적 가설을 입증한 연구 결과로서 의미 있을 뿐만 아니라 한국과 영국의 환자에서 모두 관찰되는 일관된 결과임을 보고하여 지역과 인종의 차이를 뛰어넘어 조현병의 원인에 대한 이해와 치료법 개발에 큰 도움을 줄 것으로 기대된다.
<그림. 조현병 환자에서의 전두엽 부피와 선조체 도파민 활성 정도의 상관관계. 항정신병약물에 반응이 좋은 환자 (responder)에서만 유의한 음의 상관관계가 관찰됨.>
Altered Risk for Cardiovascular Events With Changes in the Metabolic Syndrome Status: A Nationwide Population-Based Study of Approximately 10 Million Persons
Ann Intern Med. 2019
박세훈 전임의 김동기 교수(내과학교실)
대사 증후군은 복부 비만, 혈압 상승, 내당능장애 및 이상지질혈증의 존재로서 정의되며 심혈관계 질환, 만성콩팥병 등 다양한 만성 합병증의 중요한 위험인자이다. 따라서 사회적으로 대사 증후군을 조기 발견하기 위한 국가 건강검진이 시행되고 있고, 여러 국가에서 많은 의료사회적 비용이 대사 증후군을 예방하고 치료하는 것에 투입되고 있다. 그러나 대규모 인구집단 연구에서 대사 증후군의 호전 또는 발생과 심혈관계 질환의 위험도 간의 상관관계를 확인한 연구는 없어 과연 대사증후군에 대한 조절이 보건의료적으로 좋은 결과를 가지고 올 지에 대한 의문이 있었다. 서울의대 내과 김동기 교수 연구팀은 건강보험공단 빅데이터 자료를 분석하여 국내 약 1,000만명의 대사 증후군의 변화 양상을 성공적으로 정의하였다. 이후 심혈관계 질환 발생 위험도를 보았을 때 대사증후군이 호전된 군에서 만성적으로 대사증후군이 있던 군에 비해 다른 요인들을 보정하더라도 약 20% 심혈관계 질환 위험도가 감소한 것을 확인하였다(그림). 또한 대사증후군이 발생한 사람은 그렇지 않은 군에 비해 약 40% 높은 심혈관계 질환 위험도를 보였다. 본 연구는 대규모 국가 건강검진 코호트에서 실질적으로 대사증후군을 예방 또는 치료하였을 때 사회적인 심혈관계 질환 발생의 의료사회적이 크게 경감될 수 있음을 지지하는 결과로서의 의의가 있다.
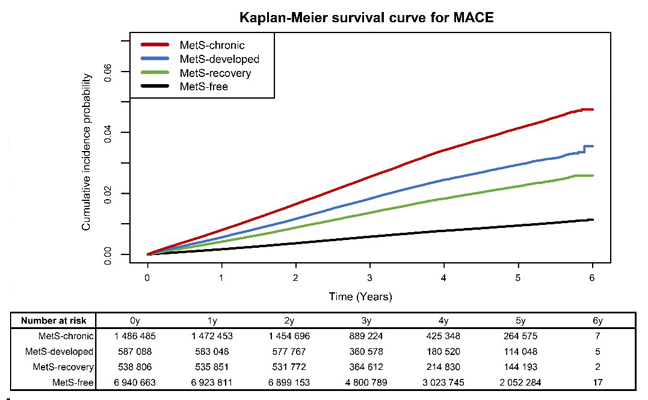
<그림. 심혈관계 질환의 추적관찰 기간에 따른 누적 발생율 (MetS-chronic: 만성 대사증후군, metS-developed: 대사증후군 발생군, MetS-recovery: 대사증후군 호전군, MetS-free: 대사증후군이 없는 건강인)>

